L'herpès génital - HSV-2
Herpès génital : symptômes, transmission et traitements.
Apparition de petits boutons douloureux au niveau des parties génitales
Cette page est informative est ne remplace en aucun cas l'avis, le conseil ou les recommandations d'un médecin spécialiste
D'après les chiffres de l'OMS, 3,7 milliards de personnes de moins de 50 ans (soit 67% de la population mondiale) est infecté par HSV-1 (buccal) et que 491 millions de personnes entre 15 et 49 ans sont infectées par HSV-2 (génital), soit 13% de la population mondiale. En France, 20% de la population active sexuellement a un herpès génital. C'est une des IST les plus courantes et les plus bénignes.
Il existe de nombreuses autres MST plus dangereuses et violentes que l'herpès, il est essentiel de continuer à porter les préservatifs et demander à faire des tests MST à votre partenaire avant d'enlever le préservatif : En effet, le fait d'être porteur de l'herpès génital ne vous rend pas immune contre les autres MST. La présence de lésions herpétiques peut faciliter la transmission d’autres infections sexuellement transmissibles comme le VIH, surtout pendant une poussée..
Vous pouvez continuer à vivre normalement, il faudra juste prendre quelques précautions à partir de maintenant.
Vous pouvez suivre les chaînes de Laureen et Nellie Maude pour en savoir plus (détail dans la bibliographie)
Les deux types d'herpès: HSV1 et HSV2
Le virus de l'herpès génital est une MST, maladie sexuellement transmissible et IST (infection sexuellement transmissible) qui, une fois transmise, donnera lieu à la primo-infection ou restera en veille dans votre corps. Une fois que vous avez le virus, il n'est plus guérissable.
HSV signifie Herpès Simplex Virus. En général, le HSV-1 est généralement lié à l'herpès labial associé à un bouton de fièvre. Le HSV-2 est associé aux parties génitales.
Le virus peut se réveiller de manière chronique via des récidives, ou ne plus revenir après la primo-infection, comme c'est le cas pour 20% des personnes touchées par l'infection.
Ces virus ne sont pas dangereux sauf dans certains cas où il est possible que ça se complique, notamment dans le cas:
- de patients immuno-déprimés qui vont avoir les lésions d'herpès plus importantes, sur une plus grande surface et durer plus de temps ET/OU être plus facilement infectés par le VIH
- de symptômes extra-génitaux comme les méningites herpétiques, surtout chez la femme (maux de tête dû à l'herpès)
- de l'herpès néo-natal quand le nouveau-né rentre en contact avec les lésions du vagin de la femme (20-30 cas/an)
- de l'herpès oculaire: la transmission de HSV sur les yeux
Les symptômes de l'herpès génital
La première poussée d'herpès, aussi appelée "primo-infection", est généralement la poussée d'herpès la plus impressionnante, et la plus douloureuse, notamment due aux faits que le diagnostic n'a pas encore été fait et que le traitement tarde à être donné. Au plus le traitement anti-viral est pris rapidement, au plus la crise sera courte, et moins intense.
La primo-infection d'herpès génital survient en général une à trois semaines après avoir été mis en contact avec l'agent viral. Cette primo-infection va durer 10 à 20 jours et va ensuite se résorber.
Pour l'homme, elle se manifeste par:
- une inflammation du gland, du prépuce, de l'urètre ou de l'anus
- l'apparition de pustules, un bouquet de vésicules qui ressemble à de toutes petites cloques.
Pour la femme,
- les lésions apparaissent sur la vulve, les parois du vagin, le col de l'utérus ou l'anus
- de la fièvre
- de la fatigue.
Les poussées ultérieures présentent les mêmes symptômes qui guérissent généralement en une semaine, moins de temps avec un traitement antiviral. Le rythme des poussées diminue avec le temps. Après la primo-infection, environ 20% des personnes infectées ne présenteront plus jamais aucun symptôme.
Les poussées herpétiques sont précédées de symptômes prodromes comme des démangeaisons et une sensation de brûlure sur les surfaces infectées.
Contagion et Transmission de l'herpès génital
L'herpès se transmet par contact direct de muqueuse à muqueuse, soit par une lésion, une ampoule quand il y a des symptômes, soit par une excrétion silencieuse du virus quand il n'y a pas de symptômes. Une fois qu'il est transmis, le virus se dirige vers une racine nerveuse sensorielle locale et y reste jusqu'à ce qu'il y ait un déclencheur, qui peut ne jamais arrivé, et en fait un virus dormant.
Le virus passe principalement, soit par des muqueuses, soit par des peaux fines, endommagées et/ou humides, soit les zones buccales ou génitales. Le virus ne survit en général pas dans l'air sec. Il n'y a pas d'endroit précis de transmission, mais ce sont plus des zones qui sont contagieuses.
La zone de transmission est celle par laquelle vous avez déjà eu une crise, soit par la bouche, si vous avez eu une crise d'herpès buccale, par les voies génitales si vous avez eu un herpès génital.
Les zones de transmission sont les suivante:
Femmes: vulve, vagin, zone anale, zone buccale
Hommes: La tige pénale, la zone anale, zone buccale
Je peux transmettre HSV1: par la bouche et lors de sexe oral: 41,3% des herpès génitaux sont causés par HSV1. Le virus HSV-1, typiquement associé à l’herpès labial, peut aussi être transmis au niveau génital par des pratiques oro-génitales.
Je peux transmettre HSV2: par les voies génitales (il est très rare que l'herpès de type 2 affecte la bouche)
Le risque de transmettre l'herpès avec symptômes est de 20,2% contre 10% pour l'herpès sans symptômes.
Transmission avec symptômes de l'herpès génital
Une personne porteuse du virus commence à être contagieuse lorsqu'elle a les premiers symptômes comme la fatigue, la fièvre, ou encore des frissons (signes prodromes systémiques) et des sensations de démangeaisons, de picotements cutanés et de brûlures.
Mais la contagiosité la plus élevée est quand l'herpès est visible et que la crise est effective avec les boutons. Même une fois que la crise est en cours de guérison et que les boutons deviennent des croûtes, la personne reste contagieuse.
La première crise est la crise la plus contagieuse car la concentration des virus dans la plaie est plus concentrée.
Transmission sans symptômes de l'herpès génital
75% des transmissions d'herpès se font par un partenaire asymptomatique. Une fois le virus entré dans le corps, il reste à l'état latent. Chez les personnes asymptomatiques, le système immunitaire les contient et permet de ne pas avoir de poussée d'herpès. La transmission se fait alors uniquement par l'excrétion virale silencieuse asymptomatique. La recherche scientifique ne permet pas encore de savoir à 100% les causes de ces excrétions, mais on suppose qu'elles sont plus actives avec les mêmes déclencheurs que les personnes symptomatiques (fatigue, stress, exposition au soleil..)
L'excrétion virale asymptomatique:
Le virus peut parfois être transmissible même en l’absence de symptômes visibles, en raison de l’excrétion asymptomatique.
Une excrétion virale asymptomatique (souvent appelée shedding asymptomatique) est un phénomène où le virus de l’herpès sort des cellules de la peau ou des muqueuses et devient présent à la surface de la peau, sans provoquer aucun symptôme visible.
Le virus HSV reste “endormi” dans les ganglions nerveux, puis parfois :
- il “voyage” jusqu’à la peau,
- il réplique un peu,
- il apparaît localement,
- puis il disparaît…
… sans jamais produire de boutons. Mais pendant ce court moment, il peut être transmis.
Le virus dort sous la peau mais ne provoque pas de lésions cutanées. Cependant la concentration du virus sous la peau est élevée et peut donc provoquer une transmission.
Cependant, La contagiosité du virus (chiffres qui sont des fourchettes à prendre avec précautions) sont très importantes, notamment au début de la contraction du virus:
- HSV-2 : ~3–20 % des jours selon la population (valeur souvent retenue ≈ 10 % des jours pour personnes symptomatiques).
- HSV-1 génital : plus élevé juste après la primo-infection (≈ 12 % des jours ), puis diminue au fil des mois
La plupart du temps, le shedding est asymptomatique (donc transmission possible sans signe). C’est confirmé par plusieurs études montrant que la majorité des jours avec virus détectable ne coïncident pas avec des lésions visibles.
Situations de transmissions de l'herpès génital:
Selon la CDC (US Center for Disease Control and prevention), les situations de transmission sont les suivantes:
- Par rapport sexuel non protégé
- Partager des serviettes et sous-vêtements, pendant une crise alors que les tissus sont encore humides
- En touchant les mains de quelqu'un après avoir toucher vos propres plaies ou ampoules, pendant une crise. Lavez-vous régulièrement les mains au savon, cela peut éviter la transmission.
Partager votre lit: . il faut juste éviter le contact peau à peau avec les zones infectées durant les périodes de crisePar le siège des toilettes:en général, la peau qui est sur la cuvette des toilettes est la peau de la cuisse, trop épaisse pour que le virus puisse pénétrerEmbrasser sur la bouche- Lors de l'accouchement, dans de rares cas, il faut envisager une césarienne si des lésions d'herpès sont visibles pour éviter la transmission du virus au bébé. "Le virus de l'herpès présent dans les sécrétions vaginales de la mère contamine le bébé lors de son passage par voies génitales. C'est le cas le plus fréquent. Le risque est maximal si la mère a présenté une primo-infection dans le mois précédant l'accouchement ou une poussée récurrente d'herpès génital une semaine avant l'accouchement " (ameli.fr)
Bien se laver les mains régulièrement durant une crise, le contact entre l'herpès et le fait se frotter les yeux peut conduire à de l'herpès oculaire qui peut créer de graves séquelles.
Les CDC, l’OMS et les grandes sociétés de dermatologie rappellent clairement que l'herpes ne se transmet pas par la salive, les couverts, ni les objets.

Limiter les risques de transmission

Il existe 3 manières de limiter les risques de transmission même si aucune de ces solutions n'offre de protection garantie à 100%:
- Utiliser des préservatifs: même si le préservatif permet de protéger d'une partie de la surface de la peau, les espaces contagieux peuvent se situer autour de la zone du pénis, et offre donc une protection limitée. Par acte sexuel, le port du préservatif permet aux femmes d'êtres protégées du conjoint infecté à 96% contre 65% pour les hommes qui doivent se protéger des femmes porteuses du virus. En effet, les femmes ont une zone génitale plus large et plus humide que les hommes.
- Prendre des médicaments anti-viraux: Les médicaments peuvent supprimer l'activité du virus et le rendre de nouveau dormant et permet ainsi de contrôler son système immunitaire. Il réduit le risque de transmission de 50%, soit un risque de 10% au lieu de 20% sans médicament par acte sexuel.
- Associer l'utilisation du préservatif et les médicaments (thérapie suppressive - voir paragraphe ci-dessous)
- Partager l'information avec votre partenaire: il pourra vous accompagner et prendre aussi les précautions nécessaires
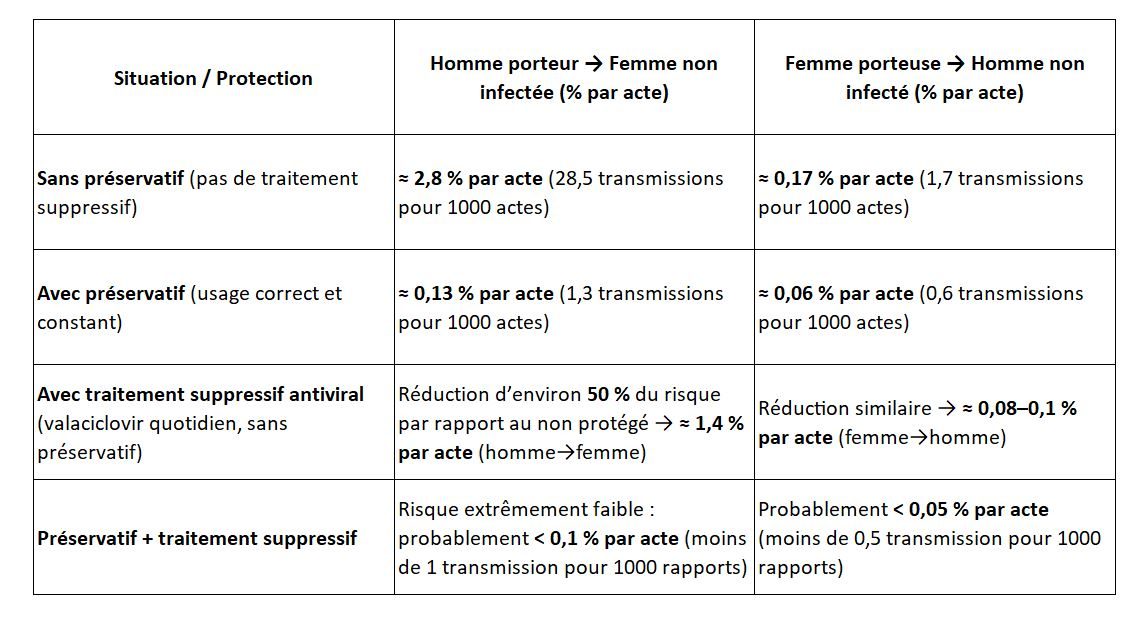
Ce tableau est indicatif, mais repose sur des études qui ne peuvent pas prendre tous les facteurs en compte, il faut donc prendre en compte qu'il y a une marge d'erreur. Les études utilisées pour créer ce tableau sont les suivantes:
Wald A. et al. Effect of Condom Use on Per-Act HSV-2 Transmission Risk, prospective study, couples discordants (PMCID: PMC4725379).
CDC / MMWR — STI Treatment Guidelines, Herpes (2021) — efficacité du valaciclovir suppressif.
HAS (France, 2024) & Guidelines européennes (2022–2024) — prévention de l’herpès génital et asymptomatic shedding.
Diagnostic et dépistage de l'herpes génital
Les personnes ont en général leur premier diagnostic lors de la primo-infection, aux urgences ou chez leur médecin traitant.
Il n'est pas possible de faire un test rapide en pharmacie pour être dépisté. Il est absolument nécessaire de faire un test en laboratoire, soit par prélèvement direct sur les lésions (test PCR), soit par prise de sang (sérologie).
Pour confirmer que vous avez ou non le virus, vous pouvez faire un test sanguin d'igG. La sérologie classique permettra de faire un bilan dans l'immédiat de votre crise et de savoir si vous avec un virus herpétique.
La sérologie spécifique herpétique, à faire entre 3 et 6 mois après la première crise, consiste à rechercher dans le sang la présence d'anticorps spécifiques contre HSV-1 ou HSV-2 qui témoigneraient d'une réaction de l'organisme contre ces virus.
Le dépistage des MST dans le cadre du processus de dépistage gratuit "mon test IST" en France n'inclut pas l'herpes génital, il faut donc demander une ordonnance médicale spécifique au médecin traitant.
Prévenir, Guérir et sa faire vacciner de l'herpès génital
Une fois votre primo-infection déclarée, comment la guérir, prévenir les suivantes et l'envisager sur le long terme?
J'ai une crise d'herpès génital, comment la soulager
Le gynécologue ou médecin qui vous auscultera vous fera une ordonnance de médicaments anti-viraux: l'aciclovir, le valaciclovir et le famciclovir. Ces médicaments réduisent l'intensité et la durée des symptômes. La durée du traitement varie selon la phase de l'infection. En général, c'est 10 jours pour la primo-infection et 5 jours pour les poussées secondaires.
Il vous fera aussi une ordonnance d'antalgiques pour soulager la douleur, l'ibuprofen est un anti-inflammatoire et sera efficace pour stopper la progression.
On vous proposera aussi sûrement une pommade type "Aciclovir Zydus". Vous pouvez mettre sur un coton-tige et appliquer sur les plaies. Cela accélérera le processus de guérison.
Bien que ce ne soit pas validé scientifiquement, vous pouvez utiliser en plus de l'huile essentielle de lavande fine qui a des propriétés anti-infectieuses. Mettre 2-3 gouttes et appliquer avec un coton-tige pour la journée, et appliquer de l'huile de coco sur les plaies pendant la nuit. Les bains de sel d'Epsom sont aussi une bonne solution pour soulager la zone inflammée.
Il y a peu d'études encore qui valident l'efficacité du laser femilift qui pourrait réduire la récurrence des crises et les rendre moins douloureuses.
Prévenir les crises d'herpès génital

La recherche a pu déterminer certains déclencheurs de crise:
- stress élevée
- Fatigue intense
- Exposition prolongée au soleil
- Maladie qui affaiblit le système immunitaire
- Rasage au niveau des parties intimes
- les changements hormonaux (contraception)
Cependant il appartient à chacun d'observer s'il y a des déclencheurs particuliers aux crises. Vous pouvez observer entre 3 et 6 mois après la primo-infection les dénominateurs communs aux crises. Est-ce à chaque fois que vous êtes très stressé? Quand vous avez un rhume? Quand vous avez un rapport sexuel?
Vous pouvez aussi décider de passer par des méthodes naturelles, merci à Laureen pour ses conseils (https://www.youtube.com/watch?v=OCTJmivL3hA : How to Prevent and Cure Herpes Sores (youtube.com))
Pour booster le système immunitaire:
- des capsules d'extraits de pépins de pamplemousse (1 gélule/ mois pendant 1 mois) ou en gouttes (2,5ml dans un fond d'eau pendant un mois tous les 3 à 6 mois): c'est un antibiotique naturel
- echinacea supreme qui vient des herbes de Gia (1x/jour pendant 1 mois.
Pour l'hygiène: Le bicarbonate de soude : beaucoup de produits d'hygiène féminines crée des soucis de santé intime car le pH n'est pas le bon
Pour les sous-vêtements: Favoriser les culottes en coton qui vont absorber sécrétions et sueur et laisser la peau sèche
Thérapie suppressive de l'herpès génital

Qu'est ce que la thérapie suppressive de l'herpes génital?
La thérapie suppressive consiste à prendre des antiviraux de manière continue au lieu de les prendre uniquement pendant les périodes de crise pour réduire la fréquence des récidives, diminuer l’excrétion virale asymptomatique et réduire le risque de transmission à un/une partenaire.
Les médicaments antiviraux anti-HSV ciblent des étapes de la réplication virale (activation par une enzyme virale puis blocage de la réplication de l’ADN viral). Pris quotidiennement (Valaciclovir (Valtrex) 500 mg/j), ils empêchent ou limitent la capacité du virus à se répliquer au moment de réactivation, ce qui diminue lésions, durée et quantité de virus excrété. Cette action n’« éteint » pas l’immunité : ton système immunitaire continue de contrôler le virus.
Cette solution est prescrite uniquement par le médecin. La thérapie suppressive n'est pas une obligation car cette thérapie peut avoir des effets secondaires, et vous avez le choix de la faire ou non, et ne doit pas être influencé par un.e conjoint qui met la pression.
Elle est prescrite et recommandée dans les cas suivants:
- si vous avez 6 poussées d'herpès par an ou plus
- Symptômes psychologiques importants (anxiété, peur de transmettre, impact sur la vie sexuelle)
- Couple sérodiscordant (un partenaire vit avec une MST et l'autre non) souhaitant réduire le risque de transmission
Beaucoup de médecins en France l’ignorent, mais les recommandations européennes et US (souvent suivies en pratique) sont très claires : La thérapie suppressive est acceptable et sécuritaire chez les couples sérodiscordants même si les poussées sont rares.
Quelles sont les études qui montrent l'efficacité du traitement?
1) Wald et al., 1996 / 1997 — Études sur aciclovir 400 mg x 2/j
Objectif : déterminer si l’aciclovir diminue l’excrétion virale (shedding).
Résultats :
- Réduction d’environ 70–80 % de l’excrétion virale.
- Réductions encore supérieures pendant les périodes prolongées sans poussée.
Ces études ne mesuraient pas la transmission directe, mais elles ont fourni la preuve biologique que le médicament réduit le virus présent sur la peau.
2) Étude majeure : Corey et al., 2004 — NEJM
Titre : “Once Daily Valacyclovir to Reduce the Risk of Transmission of Genital Herpes”
Année : 2004
Médicament étudié : Valaciclovir 500 mg/j, qui est le prodrogue de l’aciclovir (plus haute biodisponibilité).
Population : 1484 couples hétérosexuels séronégatif/séropositif (couples discordants HSV-2).
Objectif central : Évaluer si un antiviral quotidien prévient la transmission.
Résultat majeur :
- Réduction 48 % des transmissions symptomatiques.
- Réduction 75–80 % du shedding viral.
- Réduction importante des transmissions asymptomatiques.
📌 C’est l’étude pivot qui a établi que la thérapie suppressive diminue réellement la contagiosité.
3) Leclerc et al., 2007 — Journal of Infectious Diseases
Étude exclusivement centrée sur l'excrétion virale.
Résultat : valaciclovir quotidien ↓ shedding de 13,5 % à 2,9 % des jours (−78 %).
Cela confirme l’effet préventif (moins de virus = moins de contagion).
4) Johnston et al., années 2010 — études additionnelles
Confirment que la thérapie suppressive réduit fortement :
- la fréquence des réactivations,
- le nombre de jours avec ADN viral détectable,
- la transmission symptomatique.
Les avantages cliniques et effets secondaires du traitement suppressif
Les avantages cliniques principaux sont les suivants:
- Réduction des récidives cliniques : les antiviraux diminuent nettement la fréquence et la sévérité des poussées récurrentes.
- Réduction de l’excrétion virale (asymptomatique) : prise quotidienne réduit la détection du virus sur les muqueuses.
- Réduction documentée de la transmission : l’essai pivot dirigé par L. Corey et al. (NEJM, 2004) a montré qu’un traitement suppressif par valaciclovir réduit significativement le risque de transmission chez des couples hétérosexuels discordants.
- Les antiviraux réduisent fortement les excrétions virales : par exemple, valaciclovir a réduit le pourcentage de jours avec ADN viral de ~13,5 % à ~2,9 % dans un essai crossover, soit une réduction d’environ 78 %. Cela explique la logique de la thérapie suppressive pour protéger un partenaire.
Il existe aussi cependant des effets secondaires, souvent bénins et assez rares, à prendre en compte:
- nausées
- maux de tête
- parfois fatigue ou troubles digestifs ;
Le rapport bénéfice/risque est favorable chez les personnes en bonne santé souhaitant diminuer récidives et risque de transmission. La plupart des personnes tolèrent très bien les régimes suppressifs à dose standard.
Existe-t-il une résistance virale? Y a-t-il un risque lors de l'arrêt du traitement?
On peut se demander si au même titre que les antibiotiques pris trop souvent, si les antiviraux pourraient aussi perdre de leur efficacité. Ils ne fonctionnent cependant pas de la même manière.
Les antibiotiques ciblent des bactéries, qui peuvent muter et développer des mécanismes de résistance transmissibles (antibiorésistance). Quant aux Antiviraux anti-HSV, ils bloquent la réplication virale : le mécanisme et le contexte évolutif sont différents. La résistance existe, mais son émergence est beaucoup plus rare chez les personnes immunocompétentes que l’antibiorésistance vue en bactériologie. En pratique clinique, on ne parle pas d’« accoutumance » du patient aux antiviraux.
Chez les personnes immunocompétentes (VIH avancé, greffe, chimiothérapie…), la résistance d’HSV à l’acyclovir/valaciclovir est extrêmement rare (typiquement < 1 %, ≈ 0,1–0,7 % selon études et séries). Les cas de résistance cliniquement importants surviennent surtout chez les personnes immunodéprimées.
Pourquoi c’est rare : la sélection de mutants résistants nécessite souvent des pressions et possibilités de mutation que l’on observe peu chez les sujets immunocompétents traités aux doses prophylactiques. Le valaciclovir agit sur une enzyme spécifique du virus (la thymidine kinase virale). Si le virus mutait trop pour échapper au médicament, il perdrait cette enzyme et deviendrait… incapable de se reproduire efficacement. Donc, même si une mutation apparaît, elle rend souvent le virus moins virulent.
Des essais ont suivi des patients sous valaciclovir pendant plus de 5 ans puis après arrêt.
➜ Résultat : aucun effet “rebond”, aucune aggravation, pas d’augmentation de la fréquence ni de la sévérité des poussées. Environ 30 à 40 % des personnes voient même leur herpès devenir quasi silencieux à long terme.
On peut aussi noter une absence de “désapprentissage” immunitaire : les études de suivi n’ont pas montré d’augmentation de la fréquence ou de la gravité des poussées après arrêt du traitement suppressif chez les patients immunocompétents. Les recommandations internationales considèrent donc le traitement préventif comme une option sûre et utile quand il est indiqué.
Quand commencer/combien de temps/comment arrêter la thérapie suppressive?
Quand proposer : désir de protéger un partenaire séronégatif, récidives fréquentes gênantes, ou choix personnel de réduire l’excrétion virale.
Schémas usuels (exemples) : valaciclovir 500 mg une fois par jour (ou 1 g une fois par jour selon antécédents et fréquence) ; aciclovir 400 mg 2×/j — adapter avec ton médecin.
Durée : aussi longtemps que souhaité, sous contrôle médical régulier (réévaluer chaque année).
Arrêt : se fait simplement ; aucune preuve d’une aggravation après arrêt chez immunocompétents. Si arrêt, garder en tête la possibilité de traitement épisodique au moindre signe de recrudescence.
La thérapie suppressive est une option sûre et efficace pour réduire récidives et transmission. Les effets secondaires sont habituellement légers, la résistance est très rare chez les personnes immunocompétentes, et la combinaison antiviral + préservatif offre la meilleure protection pratique pour un couple à long terme. Les recommandations des autorités de santé (CDC, WHO) et des essais cliniques de haute qualité corroborent ces points.
Pourquoi la thérapie suppressive n'est-elle pas plus reconnue?
- L’herpès n’est pas considéré comme une maladie grave au niveau de santé publique: Pas de mortalité. Pas d’impact majeur sur la fertilité. Pas d’épidémie incontrôlable (le virus est déjà très largement répandu. Pas de conséquences sanitaires systémiques. L’État ne considère pas prioritaire de recommander une prophylaxie médicamenteuse comme pour le VIH (PrEP).
- Coût et logistique d’un traitement à vie: Un traitement antiviral suppressif suppose une prise quotidienne et potentiellement pour des années. Les autorités sanitaires évitent de recommander des traitements à long terme si la maladie n’est pas dangereuse.
- Stratégie actuelle privilégiée : la prévention comportementale. C'est-à-dire les préservatifs, les antiviraux en cas de symptômes, les informations sur la transmission.
Cependant, le traitement est bien sur le marché.
C’est important :
✔️ L’aciclovir / valaciclovir est autorisé, reconnu, disponible,
✔️ La thérapie suppressive est effectivement recommandée par :
- CDC (USA)
- British Association for Sexual Health (UK)
- Sociétés de dermatologie
… mais au cas par cas, non en prévention universelle.
Vaccination
"Pour être efficace, le vaccin contre l’herpès doit être capable de neutraliser le virus au moment de la contamination initiale (primo-infection). Mais l’empêcher de pénétrer dans les cellules est une tâche ardue. En effet, on a découvert que le virus a la capacité de bloquer la production d’anticorps produits par le système immunitaire et dirigés contre lui." (herpes-info.fr)
Il n'existe pas encore de vaccin sur le marché pour réduire les symptômes ou empêcher la transmission, mais les études sont en cours. Pour plus d'informations, vous pouvez regarder la section ci-dessous sur les actualités du sujet.
Comment parler à son/sa futur conjoint/conjointe de l'herpès génital

Continuer à porter les préservatifs et demander à faire des tests MST à votre partenaire avant d'enlever le préservatif : En effet, le fait d'être porteur de l'herpès génital ne vous rend pas immunitaire contre les autres MST. En plus de ça, vous êtes devenus immuno-sensibles et donc avec plus de risques de contracter le virus du sida.
Il est essentiel de communiquer à ce sujet, car il est fort probable qu'après une ou plusieurs relations, même si vous n'êtes pas en période de crise, votre conjoint puisse être infecté, en dépit du port du préservatif. Il ne sera alors pas au courant qu'il est porteur du virus si le virus ne se déclare pas et reste dormant chez lui.
Comment faire des dates en ayant l'herpès? Ton date ou futur.e conjoint.e doit avoir le droit de décider des enjeux de sa propre santé et il est donc primordial de divulguer cette information, c'est TA responsabilité d'en informer avant tout rapport sexuel. Une fois informé de manière claire, tu n'as plus de culpabilité à avoir si ton partenaire décide d'avoir une relation sexuelle avec toi car tu es seulement responsable de TA santé. Tu n'as pas non plus la responsabilité de devoir lui expliquer ce qu'est l'herpès, mais tu peux lui indiquer des ressources sûres pour qu'il.elle puisse se renseigner sans mettre à l'épreuve ta résistance émotionnelle. Le fait d'avoir la maladie ne signifie pas qu'on doive se mettre en position d'éducateurs sexuels.
Je vous conseille vivement d'aller sur la chaîne de Laureen, www.youtube.com/@LaureenHD, ici je m'inspire de sa vidéo Pros and Cons + Tips to Disclose Herpes on Dating Apps - YouTube, voici 5 tips qu'elle nous résume pour présenter l'herpès sur une appli de rencontre par exemple (oui, il s'agit de gagner du temps, de conduire à des conversations intéressantes, déstigmatiser l'image que les gens peuvent avoir de l'herpès et c'est un véritable test d'état d'esprit même s'il y a un risque d'être mis de côté avant d'être connu.e:
- Inclure un élément de santé sexuelle sur votre profil comme "défenseur.se de la santé sexuelle" qui invitera aux questions
- En parler de manière décontractée sans avoir à rentrer dans les détails. Vous avez été actif sexuellement et vous n'êtes pas obligés de donner des détails sur pourquoi ou comment.
- Faire attention à son ton, même si on peut en parler de manière décontractée, il ne faut pas que ça invite pas aux plaisanteries
- Ne pas essayer de convaincre ou d'enseigner; s'abstenir de donner une liste de statistiques et de symptômes au début, il faut faire attention de donner les informations au bon endroit et au bon moment
- Si vous êtes défenseur de la santé sexuelle, vous pouvez demander s'ils ont été testés, quand était la dernière fois, pour quoi?
J'ai déjà un partenaire depuis longtemps et une crise de primo-infection apparaît: cela ne signifie pas qu'il/elle vous a trompé.e, le virus peut être dormant pendant des années et se réveiller à cause d'un facteur déclencheur.
Les actualités et nouveautés
Le 13 octobre est la journée de sensibilisation à l'herpès génital, le moment pour les chercheurs de montrer les évolutions acquises.
Vous pouvez vous renseigner sur https://www.herpes-info.fr/ ou sur https://clinicaltrials.gov/ pour connaître les études menées.
Voir la section ci-dessous (évolution du vaccin, et création d'un laser pour soulager les symptômes)
Sources
www.who.int/fr - Virus herpès simplex
Herpès génital | ameli.fr | Assuré
questionsexualite.fr - Qu'est ce que l'herpès génital ?
www.sfdermato.org - herpes-genital-3ff33588a8c22f5d64a5a5a9855b3f2b.pdf
www.youtube.com/@MajorMouvement - Peut on se débarrasser de l'herpes ? LA CONSULT'
Haute Autorité de Santé - Prise en charge thérapeutique du patient atteint d’herpès génital
www.drsaragynecologue.com - HERPES GENITAL : C’EST QUOI LE RÔLE DU LASER FEMILIFT : Dr Sara IBNOULKHATIB CHARAI
www.youtube.com/@nelliemaude1727 - La méthode suppressive (herpès génital)
Herpès génital | Santé.fr (sante.fr)
Vidal Recos - Herpès cutanéomuqueux
HERPÈS GÉNITAL | 5 Questions à Sonia Burrel, virologue médicale au CHU de Bordeaux (youtube.com)
Once-daily valacyclovir to reduce the risk of transmission of genital herpes - PubMed
Viral Shedding 1 Year Following First-Episode Genital HSV-1 Infection - PMC
Shedding Patterns of Genital Herpes Simplex Virus Infections | Gynecology | JAMA | JAMA Network
Herpes - STI Treatment Guidelines
Sexually Transmitted Infections Treatment Guidelines, 2021 - www.cdc.gov
Acyclovir resistance in herpes simplex viruses: Prevalence and therapeutic alternatives - PubMed
Dépistage de l'herpès génital : peut-on se faire tester en pharmacie ? -Biogroup
Herpès génital : définition, causes, symptômes, traitements | Santé Magazine
Foire aux question Herpès - PVSQ - Toutes les réponses sur l'herpès
Les actualités et nouveautés à propos de l'herpès génital
HERPES GENITAL : C’EST QUOI LE RÔLE DU LASER FEMILIFT
Le laser Femilift offre de nombreux avantages au patient atteint de l’herpès génital :
Jusqu’alors, aucune méthode à succès durable contre l’herpès n’existait. Le laser Femilift connaît un succès important, les douleurs et les contractions pouvant être considérablement apaisées.
En outre, le processus de guérison a lieu beaucoup plus rapidement et sans complications qu’avec les méthodes traditionnelles, étant donné que les germes sont détruits de manière particulièrement efficace.
Le laser Femilift d’Alma permet surtout de calmer les inflammations et l’effet de douleur de l’herpès génital.
Le laser ( combiné à la phytothérapie) diminue le risque de récidive des infections comme l’herpès, les mycoses… etc mais ne les guéri pas.
Le rayonnement laser permet progressivement une quasi disparition des sensibilités. Après l’utilisation du laser Femilift d’Alma sur un patient atteint de l’herpès génital, moins de douleurs apparaissent et le processus de guérison a lieu beaucoup plus rapidement et sans complications qu’avec les méthodes traditionnelles.
L’édition génomique pour l’infection par le virus de l’herpès simplex latent réduit la charge virale et l’excrétion in vivo, revue nature communications
13/05/2024
[...]Ici, nous étendons notre étude précédente sur l’édition de gènes en tant que thérapie curative potentielle pour le HSV de trois manières importantes.
- Tout d’abord, nous avons établi un modèle de réactivation du HSV chez la souris à l’aide d’une petite molécule, pour montrer qu’une réduction des charges ganglionnaires du HSV via l’édition de gènes entraîne une réduction significative de l’excrétion virale chez les souris atteintes d’une infection orofaciale établie.
- Deuxièmement, nous avons démontré une grande efficacité de l’édition génique du VHS latent dans le DRG après une infection génitale au VHS.
- Troisièmement, nous avons réduit, voire éliminé, l’hépatotoxicité et la neurotoxicité détectées chez certains animaux en diminuant la dose d’AAV, en simplifiant le schéma thérapeutique et en utilisant un promoteur spécifique au type de cellule.
Ensemble, ces résultats abordent plusieurs des principaux facteurs d’intérêt pour la guérison du HSV et soutiennent le développement de l’édition génomique pour l’infection par le HSV.
Les souris sont facilement infectées par le VHS et ont joué un rôle essentiel dans la définition de nombreux aspects de l’infection par le VHS, de la latence et du contrôle immunitaire18. Un inconvénient majeur, cependant, a été le fait que l’infection latente au HSV chez la souris présente une réactivation spontanée ou une excrétion virale périphérique minime, voire nulle. Ainsi, les souris ont été d’une utilité limitée dans l’étude des traitements ou des vaccins contre le HSV qui visent à contrôler l’infection latente et la réactivation. La réactivation du HSV chez la souris peut être induite par divers stimuli tels que l’immunosuppression, le stress hyperthermique ou l’irradiation ultraviolette B, mais ces approches induisent une excrétion minimale, peuvent être lourdes et peuvent être applicables uniquement à certaines souches de souris spécifiques ou à certains isolats du HSV.
Voir la suite sur https://www.nature.com/articles/s41467-024-47940-y#Sec11
20/07/2022
Cette approche vaccinale diffère des autres vaccins contre l'herpès, qui reposent principalement sur le blocage de l'entrée du virus. Ce développement s’appuie sur de récentes recherches de pointe en cancérologie et en immunothérapie : le vaccin comprend un ARN messager (ARNm) spécifique, capable de produire les protéines nécessaires à une réponse immunitaire puissante. Ce vaccin stimule ainsi 3 types d'anticorps :
- le premier empêche le virus de l'herpès de pénétrer dans les cellules,
- les 2 autres « font en sorte » que le virus ne désactive pas les fonctions de protection du système immunitaire inné.
Une expérience concluant chez deux modèles animaux :
- Ici, l’équipe administre le candidat vaccin à 64 souris exposées ensuite à l'herpès génital. Les chercheurs constatent que 63 souris sur 64 ont, à 28 jours, acquis une immunité stérilisante, ce qui signifie l’absence de toute trace d’infection à l’herpès ou maladie post-exposition. La seule souris n’ayant pas acquis cette immunité « parfaite » a développé une infection latente mais sans développement ni symptôme de la maladie génitale.
- La même expérience, menée chez 10 cobayes- qui sont de bons modèles de réponse humaine aux infections herpétiques-, montre qu’aucun animal n'a développé de lésions génitales. 2 seulement ont présenté des signes d'infection, mais l'infection n'était pas suffisamment sévère pour qu’il puisse y avoir transmission virale à d’autres animaux.
Des résultats très encourageant chez ces modèles animaux, commente l’auteur principal, le Dr Harvey Friedman, professeur d’infectiologie : « Sur la base de ces premiers résultats, nous espérons que ce vaccin pourra faire l’objet d’essais cliniques (chez l'Homme) qui permettront de confirmer son efficacité et sa sécurité ».
